|
تضامنًا مع حق الشعب الفلسطيني |
جدرة
| جدرة Keloid | |
|---|---|
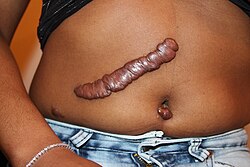
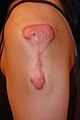
جدرة ظهرت بعد عملية جراحية في البطن
| |
| معلومات عامة | |
| الاختصاص | طب الجلد |
| تعديل مصدري - تعديل | |
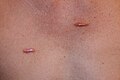
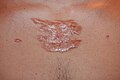
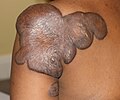
الجُدْرَة هو تكوين نوع من الندبة، تتكون بشكل رئيسي إما من النوع الثالث (مبكرا) أو النوع الأول (متأخرا) من الكولاجين اعتمادا على نضجها، وتنتج عن فرط نمو النسيج الحبيبي (النوع الثالث من الكولاجين) في موقع إصابة الجلد الذي يلتئم ويتم استبداله ببطء بالنوع الأول من الكولاجين. والجدرة هي آفات مطاطية صلبة أو عقيدات ليفية لامعة يمكن أن يختلف لونها من الوردي إلى لون بشرة الشخص أو من الأحمر إلى البني الداكن. والجدرة هي ندبة حميدة ليست معدية، ولكنها في بعض الأحيان تكون مصحوبة بحكة شديدة، وألم،[1] وتغيرات في النسيج. وقد تؤثر في الحالات الشديدة على حركة الجلد. وتنتشر الجدرة بمعدل 15 مرة في الأشخاص الذين ينحدرون من أصل أفريقي جنوب الصحراء أكثر من الأشخاص من ذوي الأصول الأوروبية.
لا ينبغي الخلط بين الجدرة وبين الندوب الضخاميّة، التي تكون عبارة عن ندوب مرتفعة لا تتعدى حدود الجرح الأصلي.
علامات وأعراض

تتوسع الجدرة متخذة نموا يشبه المخلب على الجلد الطبيعي،[2] ولديها القدرة أن تسبب ألم يُشبه وخز الإبرة أو تسبب حكة، وتختلف درجة الإحساس من شخص لآخر.
وقد تتقرح الجُدرة إذا أصيبت بالعدوى. وإزالة الندبة هو أحد خيارات العلاج. ومع ذلك، فإنه قد يؤدي إلى عواقب أكثر شدة، فاحتمال أن تصبح ندبة الجراحة الناتجة جُدرة عادة ما تكون أكبر من 50٪. كما يتم استخدام العلاج بالليزر بدرجات نجاح متفاوتة.
تتشكل الجدرة داخل النسيج الندبي. ويميل الكولاجين المستخدم في التئام الجروح إلى التكاثر في هذه المنطقة، مما يؤدي في بعض الأحيان إلى تكوين كتلة أكبر من تلك الموجودة في الندبة الأصلية. ويمكن أن تتراوح ألوانها أيضًا من اللون الوردي إلى الأحمر.[3] وعلى الرغم من أنها تحدث عادة في موقع الإصابة، فقد تنشأ الجدرة أيضًا بشكل تلقائي، ويمكن أن تحدث في موقع البثور أو الخدوش أو نتيجة لظهور حب الشباب الحاد أو جدري الماء، أو العدوى في مكان الجرح، أو الصدمة المتكررة في منطقة ما، أو توتر الجلد الزائد أثناء إغلاق الجرح أو وجود جسم غريب في الجرح، ويمكن أن تكون الجدرة حساسة في بعض الأحيان للكلور. ويمكن أن تنمو جدرة الندبات إذا ظهرت في سن صغيرة، لأن الجسم لا يزال ينمو.
| صور |
|---|
|

الموقع
يمكن أن تتطور الجدرة في أي مكان يحدث فيه صدمة للجلد. ويمكن أن تكون نتيجة البثور أو لدغ الحشرات أو الخدش أو الحروق أو أي إصابة جلدية أخرى، كما يمكن أن تتطور بعد الجراحة، وهي أكثر شيوعًا في بعض المواقع، مثل منتصف الصدر، والظهر، والكتفين (عادة ما تكون ناتجة عن حب الشباب)، وشحمة الأذن (من ثقب الأذن). ويمكن أن تحدث أيضا مع ثقب الجسم، والأماكن الأكثر شيوعًا هي شحمة الأذن، والذراعان، ومنطقة الحوض، وعظام الترقوة.
السبب
تميل معظم أنواع الإصابة الجلدية إلى التندب، ويشمل ذلك الحروق وندبات حب الشباب، وندبات الجدري الماء، وثقب الأذن، والخدوش، والشقوق الجراحية، وأماكن التلقيح.
ووفقًا للمركز القومي الأمريكي للمعلومات الحيوية، فإن ندبات الجدرة شائعة لدى الشباب الذين تتراوح أعمارهم بين 10-20 عامًا. وقد أظهرت الدراسات أن الأشخاص ذوي البشرة الداكنة يكونون أكثر عرضة لندوب الجدرة نتيجة لإصابة الجلد، وتحدث في 15-20٪ من الأفراد الذين لديهم أصول من أفريقيا جنوب الصحراء أو آسيا، وتقل بكثير في الأشخاص من الأصل القوقازي، بينما لا توجد حالات مسجلة في المرضى المصابين بالمهق.[5] وتميل الجُدرة إلى أن يكون لديها مكون وراثي، مما يعني أنه من المحتمل أن يكون المرء مصابًا بها إذا كان أحد أو كلا والديه يمتلكها. ومع ذلك، لم يتم التعرف على جين واحد حتى الآن يُعد عاملاً مسببًا في تندب الجدرة، ولكن تم اكتشاف العديد من المواقع المشكوك بها وعلى الأخص على الكروموسوم 15.[5][6]
جينيًا
معظم الناس، وخاصة الأفريقيين من جنوب الصحراء والأمريكان من أصل أفريقي، لديهم تاريخ عائلي إيجابي لاضطراب الجدرة، ويضفي تطوير الجدرة بين التوائم مصداقية لوجود القابلية الوراثية لتطوير الجُدرات. وأبلغ مارنيروس وآخرون عن أربع مجموعات من التوائم المتماثلة طورا الجدرة، كما وصف راماكريشنان وآخرون[7] زوج من التوائم الذين طوروا الجدرة في نفس الوقت بعد التطعيم. كما تم الإبلاغ عن وجود أشكال حادة سريريًا من الجُدرات في الأفراد ذوي التاريخ العائلي الإيجابي والأصل الأفريقي الأسود.
علم الأمراض

من الناحية النسيجية، الجُدرة هي أورام متليفة تتميز بمجموعة من الخلايا الليفية غير النمطية مع ترسب مفرط لمكونات المصفوفة خارج الخلية خاصةً الكولاجين، والفبرونيكتين، والإيلاستين، والبروتيوغليكان. وتقدم الجدرة تحديًا علاجيًا يجب معالجته، حيث يمكن أن تسبب هذه الآفات ألمًا كبيرًا وحكة وتشويهًا جسديًا. وقد لا تتحسن في المظهر بمرور الوقت ويمكن أن تحد من القدرة على الحركة إذا كانت موجودة على مفصل.
تصيب الجُدرات على كلا الجنسين بالتساوي، على الرغم من أن نسبة حدوث المرض لدى الإناث كانت أعلى مما هي عليه عند الذكور الشباب، مما يعكس على الأرجح تواتر أكبر لثقب الأذن بين النساء، وتواتر حدوثها أعلى 15 مرة في الأشخاص أصحاب البشرة الداكنة، كما تزايدت احتمالات إصابة الأفراد المنحدرين من أصل أفريقي بمرض الجدرة.[8]
العلاج
أفضل علاج هو الوقاية في المرضى الذين لديهم استعداد معروف لتطور الجدرة. ويشمل ذلك تجنب الصدمات أو الجراحات غير الضرورية (بما في ذلك ثقب الأذن، وإزالة الشامة الاختياري) كلما أمكن ذلك. ويجب أن تُعالَج أي مشاكل جلدية في هؤلاء الأشخاص (على سبيل المثال، حب الشباب والعدوى) في أقرب وقت ممكن للحد من مناطق الالتهاب.
ويعتمد علاج ندبة الجدرة على السن. فلا ينصح باستخدام العلاج الإشعاعي ومضادات الأيض والكورتيزون في الأطفال؛ لتجنب الآثار الجانبية الضارة، مثل تشوهات النمو.[9]
بينما يعزز استخدام الكورتيكوستيرويد مع الفلورويوراسيل وليزر السائل كعلاج ثلاثي النتائج في البالغين ويقلل من الآثار الجانبية.[9]
وتشمل الاستراتيجيات الوقائية والعلاجية الأخرى العلاج بالضغط، وأغطية هلام السيليكون، والجراحة التجميلية، والإشعاع، والعلاج بالليزر، والإنترفيرون، والفلورويوراسيل والاستئصال الجراحي، فضلا عن العديد من المستخلصات الموضعية.[10]
لا يزال الاستئصال الجراحي في الوقت الحالي هو العلاج الأكثر شيوعًا لآفات الجُدرة. ومع ذلك، هناك معدل تكرار كبير يتراوح بين 70-100٪ مع تشكيل آفة أكبر حجما مع التكرار. وعلى الرغم من أن الاستئصال الجراحي لا يكون ناجحًا دائمًا وحده، إلا أنه يقلل بشكل كبير من معدل التكرار عند استخدامه من طرق العلاجات الأخرى. وتشمل أمثلة هذه العلاجات على سبيل المثال لا الحصر العلاج الإشعاعي، والعلاج بالضغط، والاستئصال بالليزر. وقد أظهر العلاج بالضغط بعد الاستئصال الجراحي نتائج واعدة، لا سيما في الجدرة في الأذن وشحمة الأذن. وعلى الرغم من أن آلية كيفية عمل العلاج بالضغط بالضبط غير معروفة في الوقت الحاضر لكن العديد من المرضى الذين يعانون من جروح وآفات الجدرة قد استفادوا منه.[5]
في حالة حدوث الجدرة، فإن العلاج الأكثر فعالية هو العلاج الإشعاعي بالحزمة الخارجية السطحية (SRT)، والتي يمكن أن تحقق معدلات شفاء تصل إلى 90٪.
بالإضافة إلى ذلك، يبدو أن الحقن داخل الأوردة بالكورتيكوستيرويد يساعد في الحد من الالتهاب والحكة.[11]
العلاج بالتبريد أو التجميد هو تطبيق البرد الشديد على الجدرة لعلاجها، وهي طريقة سهلة التنفيذ وقد أظهرت نتائج بأقل فرصة للتكرار.[12]
وقد بدأ بحث جديد يستخدم جرعات عالية من الأكسجين باستخدام العلاج بالأكسجين عالي الضغط لتحسين تشكيل الجدرة. ووجد هذا البحث أن التعبير عن العوامل التي تشير إلى الانتقال من النسيج الظهاري إلى النسيج الوسيط تم تحسينه في المرضى بعد تلقي العلاج بالأكسجين عالي الضغط مشيرا إلى أنه قد يكون علاجا فعالا ضد ظاهرة الانتقالية الظهارية الوسيطة (epithelial–mesenchymal transition) في مرضى الجدرة.[13]
وبائيات
يمكن للأشخاص في أي عمر تطوير الجُدرة، والأطفال أقل من 10 سنوات هم أقل عرضة لتطوير الجدرة، حتى من ثقب الأذن. وقد تتطوّر الجُدريّات أيضًا من الْتِهابُ الجُرَيباتِ الكاذِب عند استمرار الحلاقة في وجود نتوءات من الحلاقة، مما سوف يسبب تهيجها، وحدوث عدوى، وسوف تتشكل الجدرة بمرور الزمن. ويُنصح الأشخاص الذين يعانون من نتوءات الحلاقة بالتوقف عن الحلاقة لكي يتمكن الجلد من إصلاح نفسه قبل القيام بأي شكل من أشكال إزالة الشعر. ويميل تشكيل الجدرة لكونه وراثيا.[14] وقد تحدث الجدرة بمرور الوقت دون حدوث اختراق للجلد، ويكون نموها بطيئا، وسبب ذلك غير معروف.
ويمكن أن تؤدي الحروق الشديدة، سواء الحرارية أو الإشعاعية، إلى جدريات كبيرة بشكل غير عادي كما حدث مع القصف الذري على هيروشيما وناجازاكي.
حقيقة حدوث وانتشار الجدرة في الولايات المتحدة غير معروفة. وفي الواقع، لم تكن هناك دراسة سكانية لتقييم علم الأوبئة لهذا الاضطراب. وصّرح مارنيروس[15] في كتابه المنشور عام 2001 أن "نسبة حدوث الجُدرات في عموم السكان تتراوح بين 16٪ من البالغين في زائير إلى 0.09٪ في إنجلترا"، نقلاً عن منشور بلوم لعام 1956 عن وراثة الجدرة.[16] وتُظهِر الملاحظات السريرية أن هذا الاضطراب هو أكثر شيوعا بين الأفارقة جنوب الصحراء والأمريكيين الأفارقة والآسيويين، مع معدلات انتشار غير موثوقة وواسعة للغاية تتراوح بين 4.5-16٪.[17][18]
تاريخ
قد وُصِف اضطراب الجدرة من قِبَل الجراحون المصريون حوالي عام 1700 قبل الميلاد، وتم تسجيلها في بردية سميث فيما يتعلق بالتقنيات الجراحية. وحدد جان لوي أليبرت (1768-1837) الجدرة ككيان في عام 1806. وأطلق عليها cancroïde، وتم تغيير الاسم في وقت لاحق إلى chéloïde لتجنب الخلط مع السرطان. والكلمة مشتقة من اليونانية χηλή chele.
المراجع
- ^ Ogawa، Rei (2010). "The Most Current Algorithms for the Treatment and Prevention of Hypertrophic Scars and Keloids". Plastic and Reconstructive Surgery. ج. 125 ع. 2: 557–68. DOI:10.1097/PRS.0b013e3181c82dd5. PMID:20124841.
- ^ Babu، M؛ Meenakshi، J؛ Jayaraman، V؛ Ramakrishnan، KM (2005). "Keloids and hypertrophic scars: A review". Indian Journal of Plastic Surgery. ج. 38 ع. 2: 175–9. DOI:10.4103/0970-0358.19796.
- ^ "Keloid Scar: Find Causes, Symptoms, and Removal". MedicineNet. مؤرشف من الأصل في 2019-01-25. اطلع عليه بتاريخ 2016-02-11.
- ^ Collins، Kathleen (1985). "The scourged back". History of Photography. ج. 9 ع. 1: 43–5. DOI:10.1080/03087298.1985.10442251.
- ^ أ ب ت Andrews، Jonathan P.؛ Marttala، Jaana؛ MacArak، Edward؛ Rosenbloom، Joel؛ Uitto، Jouni (2016). "Keloids: The paradigm of skin fibrosis — Pathomechanisms and treatment". Matrix Biology. ج. 51: 37–46. DOI:10.1016/j.matbio.2016.01.013. PMC:4842154. PMID:26844756.
- ^ https://www.ncbi.nlm.nih.gov/pubmedhealth/PMH0001852/[استشهاد منقوص البيانات]
- ^ Ramakrishnan، K. M.؛ Thomas، K. P.؛ Sundararajan، C. R. (1974). "Study of 1,000 patients with keloids in South India". Plastic and Reconstructive Surgery. ج. 53 ع. 3: 276–80. DOI:10.1097/00006534-197403000-00004. PMID:4813760.
- ^ Wound Healing, Keloids في موقع إي ميديسين
- ^ أ ب Arno، Anna I.؛ Gauglitz، Gerd G.؛ Barret، Juan P.؛ Jeschke، Marc G. (2014). "Up-to-date approach to manage keloids and hypertrophic scars: A useful guide". Burns. ج. 40 ع. 7: 1255–66. DOI:10.1016/j.burns.2014.02.011. PMC:4186912. PMID:24767715.
- ^ Gauglitz، Gerd؛ Korting، Hans (2011). "Hypertrophic scarring and keloids: Pathomechanisms and current and emerging treatment strategies". Molecular Medicine. ج. 17 ع. 1–2: 113–25. DOI:10.2119/molmed.2009.00153. PMC:3022978. PMID:20927486.
- ^ Griffith، B. H. (1966). "The treatment of keloids with triamcinolone acetonide". Plastic and Reconstructive Surgery. ج. 38 ع. 3: 202–8. DOI:10.1097/00006534-196609000-00004. PMID:5919603. مؤرشف من الأصل في 2018-11-23.
- ^ "Keloid Research Foundation". مؤرشف من الأصل في 2018-11-23. اطلع عليه بتاريخ 2016-11-30.
- ^ Hyperbaric oxygen therapy can ameliorate the EMT phenomenon in keloid tissue
- ^ Halim، Ahmad Sukari؛ Emami، Azadeh؛ Salahshourifar، Iman؛ Kannan، Thirumulu Ponnuraj (2012). "Keloid Scarring: Understanding the Genetic Basis, Advances, and Prospects". Archives of Plastic Surgery. ج. 39 ع. 3: 184–9. DOI:10.5999/aps.2012.39.3.184. PMC:3385329. PMID:22783524.
- ^ Marneros، Alexander G.؛ Norris، James E. C.؛ Olsen، Bjorn R.؛ Reichenberger، Ernst (2001). "Clinical Genetics of Familial Keloids". Archives of Dermatology. ج. 137 ع. 11: 1429–34. DOI:10.1001/archderm.137.11.1429. PMID:11708945.
- ^ Bloom، D (1956). "Heredity of keloids; review of the literature and report of a family with multiple keloids in five generations". New York state journal of medicine. ج. 56 ع. 4: 511–9. PMID:13288798.
- ^ Froelich، K.؛ Staudenmaier، R.؛ Kleinsasser، N.؛ Hagen، R. (2007). "Therapy of auricular keloids: Review of different treatment modalities and proposal for a therapeutic algorithm" (PDF). European Archives of Oto-Rhino-Laryngology. ج. 264 ع. 12: 1497–508. DOI:10.1007/s00405-007-0383-0. PMID:17628822. مؤرشف من الأصل (PDF) في 2020-05-17. اطلع عليه بتاريخ أغسطس 2020.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ الوصول=(مساعدة) - ^ Gauglitz، Gerd؛ Korting، Hans؛ Pavicic، T؛ Ruzicka، T؛ Jeschke، M. G. (2011). "Hypertrophic scarring and keloids: Pathomechanisms and current and emerging treatment strategies". Molecular Medicine. ج. 17 ع. 1–2: 113–25. DOI:10.2119/molmed.2009.00153. PMC:3022978. PMID:20927486.
لمزيد من القراءة
- Roßmann, Nico (2005). Beitrag zur Pathogenese des Keloids und seine Beeinflussbarkeit durch Steroidinjektionen [Contribution to the pathogenesis of the keloid and its influence by steroid injections] (PhD Thesis) (بالألمانية). OCLC:179740918. Archived from the original on 2016-03-09.
- Ogawa، Rei؛ Mitsuhashi، Kiyoshi؛ Hyakusoku، Hiko؛ Miyashita، Tuguhiro (2003). "Postoperative Electron-Beam Irradiation Therapy for Keloids and Hypertrophic Scars: Retrospective Study of 147 Cases Followed for More Than 18 Months". Plastic and Reconstructive Surgery. ج. 111 ع. 2: 547–53, discussion 554–5. DOI:10.1097/01.PRS.0000040466.55214.35. PMID:12560675.
- Okada، Emi؛ Maruyama، Yu (2007). "Are Keloids and Hypertrophic Scars Caused by Fungal Infection?". Plastic and Reconstructive Surgery. ج. 120 ع. 3: 814–5. DOI:10.1097/01.prs.0000278813.23244.3f. PMID:17700144.
روابط خارجية
| في كومنز صور وملفات عن: جدرة |