|
تضامنًا مع حق الشعب الفلسطيني |
التهاب المفاصل الروماتويدي
| الروماتويد | |
|---|---|
يد متضررة من التهاب المفاصل الروماتويدي
| |
| تعديل مصدري - تعديل |
التهاب المفاصل الرَثَيَانِي أو الداء الرثياني أو الالتهاب المفصلي الروماتويدي (بالإنجليزية: Rheumatoid arthritis) هو مرض مزمن، من الأمراض الانضدادية التي تؤدي بالجهاز المناعي لمهاجمة المفاصل، مسببة التهابات وتدميرًا لها. ومن الممكن أيضًا أن يدمر جهاز المناعة أعضاء أخرى في الجسم مثل الرئتين والجلد. وفي بعض الحالات، يسبب المرض الإعاقة، مؤدية إلى فقدان القدرة على الحركة والإنتاجية. ويتم تشخيص المرض بواسطة تحاليل دم مخبرية مثل تحليل العامل الرثياني (بالإنجليزية: rheumatoid factor) والأشعة المقطعية. ويتم التشخيص والمعالجة الطويلة للمرض بواسطة أخصائي طب الأمراض المفصلية، وهو المختص في علاج أمراض المفاصل والأنسجة المحيطة بها.[1]
وتتوفر عدة طرق علاجية للمرض. منها ما هو غير دوائي مثل العلاج الطبيعي والعلاج المهني. أما العلاج الدوائي فيشمل عدة فئات مثل مسكنات الألم، مضادات الالتهاب (بالإنجليزية: (NSAIDs))، الكورتيزون ومشتقاته بالإضافة إلى الأدوية المعدلة لطبيعة المرض ((بالإنجليزية: DMARDs)) وكلها تساهم بشكل أو بآخر لوقف تقدم المرض ولمنع تدمير المفاصل. وفي الآونة الأخيرة، تم إضافة الأدوية الحيوية (بالإنجليزية: biologics) وتحسنت معها فرص الشفاء.[2] أما الاسم الإنجليزي(روماتويد (بالإنجليزية: Rheumatoid) فأصله يوناني ويعني التهاب المفاصل المصحوب بحمى روماتزمية. وأول من اكتشف المرض كان الدكتور الفرنسي أوجستين جاكوب لاندري-بيافويس (1772-1840) في عام 1800.
العلامات والأعراض
التهاب المفاصل الروماتويدي في البداية يصيب المفاصل وأيضاً يصيب بعض أعضاء الجسم الأخرى في الأفراد بنسبة 15% - 25%.[3]
المفاصل

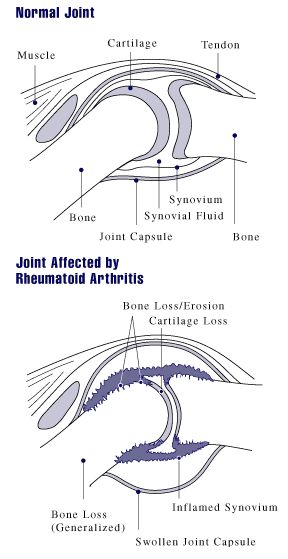
السبب الرئيسي لالتهاب المفاصل -الناشئ عن الداء الرثياني- هو التهاب الغشاء الزلالي (السينوفيلي) المبطن للمفصل وأغشية الأربطة العضلية. حيث يصيب المفاصل ويحدث حرارة وألم وانتفاخ مع الحركة أو اللمس، وتصلب مما يعوقها عن الحركة. ومع الوقت يصيب المرض عدة مفاصل في الجسم، غالبًا ما يصيب المفاصل الصغيرة (مفاصل راحة اليد، والقدم) ثم المفاصل كبيرة الحجم مثل الركبتين والكوعين والكتف ونادرًا ما يصيب الفقرات الصدرية والقطنية ويصيب الفقرات العنقية في الحالات الشديدة من المرض ويختلف الأمر من شخص لآخر. يؤدي التهاب الغشاء المفصلي إلى التصاق الأنسجة وتحديد حركة المفصل ثم يبدأ المفصل في التآكل مما يشوه المفصل ويفقده وظيفته. .[1]
ويظهر الداء الرثياني في المفصل المصاب في صورة التهاب، انتفاخ، حرارة، ألم وتيبس في المفاصل خصوصًا في الصباح الباكر عند الاستيقاظ، أو بعد القيام بأعمال مرهقة. وأوضح مظاهر المرض هو التيبس المتزايد في الصباح الباكر والذي يستمر لمدة ساعة تقريبًا أو أكثر. يساعد الماء الساخن وتحريك المفصل بصورة لطيفة على تسكين الأعراض في المراحل الأولى من المرض.
تساعد هذه الأعراض في تمييز الداء الرثياني عن الالتهابات الأخرى التي تصيب المفاصل. يصيب المرض المفاصل بشكل متناسق على جانبي الجسم، على الرغم من أن ذلك ليس سمة مميزة للمرض، وأنه في مراحله الأولى يظهر بصورة غير متناسقة البداية على جانب واحد.
ومع تقدم مراحل المرض، يمتد الالتهاب ليؤدي إلى تآكل أربطة العضلات ونتوءها، وتدمير سطح المفصل، الذي يتسبب في تقليص مساحة حركة المفصل، فينتج عن ذلك كله تشوه شكل المفصل.
وتتأثر مفاصل اليد بمعظم أنواع التشوهات. فنجد من المصطلحات الطبية ما يشير إلى هذه الصور المختلفة للتشوهات، مثل «التواء الزند»، «تشوه بوتونيير»، «تشوه رقبة الإوزة»، و«إصبع حرف Z»، لكن هذه الأشكال لم تعد ذات أهمية في التشخيص أو الإعاقة بقدر أهمية العوامل الأخرى.
الجلد
النتوءات النسيجية الصلبة تحت الجلد في اليدين
الرئتين
- يسبب الروماتويد تليف في الرئتين خاصة مع استعمال أدوية معينة تساعد في تكوين التليف.
- متلازمة كابلان.
- السوائل في الغشاء الرئوي
- الرئة الروماتويدي ومن أعراضه: التهاب الغشاء الرئوي، تجمع السوائل في الغشاء الرئوي، التهاب الاوعية الدموية داخل الرئة وغيرها
ربع المصابين بالروماتويد يصابون بمرض الرئة الروماتويدي.
الكلى
يمكن ان يحدث الداء النشواني الكلوي نتيجة الالتهابات المزمنة.
يؤثر الروماتويد مباشرة على الكبيبة غالباَ من خلال اعتلالات في الأوعية الدموية أو عن طريق ترسبات على الخلايا المحيطة بالكبيبة (وهو شيء غير مثبت كلياً لكنه متوقع لطبيعة المرض).
العلاج بالبنيسيلامين وأملاح الذهب هي أسباب معروفة لاعتلال الكلية الغشائي.
القلب والأوعية الدموية
الاشخاص المصابين بالروماتويد أكثر عرضة للإصابة بتصلب الشرايين وزيادة خطر الجلطات القلبية والسكتات الدماغية.
من المضاعفات الممكن حدوثها أيضاً التهاب غشاء القلب الخارجي أو الداخلي، ضعف البطين الأيسر، التهاب الصمامات والتليف.
معظم مرضى الروماتويد لا يشعرون بنفس الألم الذي يشعر به الأشخاص العاديين عند حدوث جلطة قلبية.
لتقليل مضاعفات الروماتويد على القلب، من الضروري التحكم بالالتهابات الناتجة عن الروماتويد عن طريق الأدوية، وممارسة الرياضة وعلاج أي أمراض أخرى قد تزيد من مضاعفات أمراض القلب كزيادة ضغط الدم وزيادة الدهون.
أخرى
- العين: التهابات وجفاف العين
- الكبد: ارتفاع انزيمات الكبد
- الدم: فقر الدم
- الجهاز العصبي: اعتلال الأعصاب الطرفية مما يؤدي مبدئياً إلى آلام في الأطراف ومن ثم فقد الإحساس فيها.
- العظام: هشاشة العظام.
- زيادة في خطر الإصابة بأورام الغدد اللمفاوية
- غالباً ما يشكو المريض من متلازمة النفق الرسغي
الاعراض المصاحبة: الاعياء، ارتفاع حرارة الجسم، تصلب المفاصل خصوصاً بالصباح، فقدان الشهية، انخفاض الوزن.
عوامل الخطورة
التهاب المفاصل الروماتويدي هو مرض مناعي ذاتي جهازي. تؤثر بعض العوامل الجينية والبيئية على مخاطر الإصابة بالتهاب المفاصل الروماتويدي.
العوامل الوراثية
في جميع أنحاء العالم، يؤثر التهاب المفاصل الروماتويدي على ما يقرب من 1 ٪ من السكان البالغين ويحدث واحدًا من كل 1000 طفل. تشير الدراسات إلى أن التهاب المفاصل الروماتويدي يؤثر بشكل أساسي على الأفراد الذين تتراوح أعمارهم بين 40-60 عامًا ويشيع أكثر عند الإناث.[4] يزيد التاريخ العائلي للإصابة بالتهاب المفاصل الروماتويدي من خطر الإصابة به حوالي ثلاث إلى خمس مرات.[5]
العوامل البيئية
هناك عوامل خطر جينية وبيئية مؤكدة لالتهاب المفاصل الروماتويدي.[5][6] يعد التدخين أحد عوامل الخطر المؤكدة للإصابة بالتهاب المفاصل الروماتويدي في القوقاز، مما يزيد من الخطر ثلاث مرات مقارنة بغير المدخنين، خاصة عند الرجال والمدخنين الشرهين.[7]
التعرض للسيليكا يشكل عامل خطورة للإصابة بالتهاب المفاصل الروماتويدي.[8]
نقص فيتامين د
هناك ادعاءات بأن المرضى الذين لديهم مستويات منخفضة من فيتامين (د) بنسبة 8-10 نانوغرام / مل معرضون لخطر الإصابة بالتهاب المفاصل الروماتويدي.[9]
التشخيص

يمكن ملاحظة تشوه في المفاصل يتمثل بتغير شكل السطوح المفصلية وفقدان التطابق بينها، انعدام للفراغ المفصلي في بعض المفاصل ووجود ما يشبه الالتحام بين عظام الرسغ.
الأشعة
عادةً ما تجرى الأشعة السينية X-rays على اليدين والأقدام لمن يعاني من آلام بمفاصل متعددة بالجسم. يمكن ألا يكون هناك أي تغير بالمفاصل بالمراحل الأولى من المرض، ولكن مع تقدم المرض يمكن ملاحظة تآكل، وخلع جزئي بالعظام.
يستخدم التصوير بالرنين المغناطيسي والموجات فوق الصوتية في متابعة تطور المرض.
فحوصات الدم
في حالة الاشتباه بالروماتويد عند إجراء الفحص السريري يجب عمل تحليل RF مبدئياً. إذا كان التحليل سلبياً فهذا لا يعني بالضرورة عدم وجود المرض فـ15% من مرضى الروماتويد يكون فحص الRF سلبيًا. غالباً ما يكون الـRF سلبياً في السنة الأولى من المرض ومن ثم يبدأ بالظهور بالسنوات اللاحقة. قد يكون الـRF موجوداً في أمراض أخرى كمتلازمة شوغرن، التهاب الكبد C، الالتهابات المزمنة ويظهر أيضاً في 10% من الأشخاص السليمين. لهذا لا يعتبر تحليلاً خاصاً للروماتويد فقط.
لهذا السبب تم تطوير تحاليل أخرى لتشخيص الروماتويد مثل ACPAs أو anti-CCP. anti-CCP موجبة في 67% من مرضى الروماتويد ولكن نادراً ما تكون موجبة في غير مرض الروماتويد لذلك أي مريض موجب للـ anti-CCP يعتبر مريضاً بالروماتويد. هناك أيضاً بعض التحاليل التي عادة ما تعمل لبعض الأمراض التي تسبب أعراضاً مشابهة للروماتويد مثل الذئبة الحمراء.
التشخيص التفريقي
يتشارك الروماتويد بأعراضه مع أمراض أخرى مثل:
- النقرس
- الالتهاب العظمي المفصلي
- الذئبة الحمراء
- التهاب المفاصل عند مرضى الصدفية وغيرها من الأمراض
العلاج
لا يوجد علاج شافي للروماتويد لكن الأدوية تقلل من حدة الأعراض وتبطئ من تقدم المرض. الهدف من الأدوية تقليل حدة الأعراض مثل الآلام والانتفاخ ومنع تشوه العظام والمحافظة على نشاط الشخص اليومي من أن يتأثر بالمرض. ينصح باستخدام نوعين من الأدوية كحد أدنى في علاج الروماتويد كالمسكنات بالإضافة إلى الأدوية المضادة للروماتويد.
الأدوية المعدلة لطبيعة المرض (ديمارد) (DMARDs)
يجب أن تعطى في المراحل الأولى للمرض فهي تقلل من تقدم المرض بشكل كبير وتقلل من المضاعفات.
ميثوتركسيت Methotrexate: من أفضل الأدوية وعادة ما يستخدم كبداية. يزيد من إنزيمات الكبد ويسبب تشوهات بالجنين لذلك تنصح المتزوجات بأخذ حبوب منع الحمل عند أخذه.
العناصر الحيوية
مثل انفليكسيماب وحاصرات انترليوكن 1 (infliximab & interleukin 1 blockers) تستخدم عادة مع تطور المرض ونقص كفاءة الميثوتركسيت وغيره من الأدوية.
مضادات الالتهاب والمسكنات
تقلل من الآلام والتصلب لكن لا تؤثر على تقدم المرض لذلك لا تعتبر من أدوية الخط الأول في العلاج. تستخدم بحذر مع مرضى الجهاز الهضمي والقلب والكلى.
يمكن استخدام الكورتيزون عند زيادة أعراض المرض بشكل مؤقت لكن لا ينصح باستخدامها لمدة طويلة فقد تسبب هشاشة العظام وزيادة فرصة التعرض للالتهابات الجرثومية.
طرق وعلاجات أخرى
الجراحة: تغيير المفصل المصاب
علم الأوبئة
حالات التهاب المفاصل في المنطقة هي 3 لكل 10000 شخص من السكان سنوياً. البداية تحت سن ال15 هي غير شائعة. منذ ذلك الحين ترتفع الحالات مع التقدم في العمر حتى سن ال80. إن معدل الانتشار هو 1% مع تضرر النساء من 3 إلى 5 مرات أكثر من الرجال حيث[10] قال الدكتور روبرت كارتر، نائب مدير المعهد الأمريكي للصحة والتهاب المفاصل والعضلات وأمراض الجلد، إن العديد من الفرضيات وضعت لشرح سبب إصابة النساء بالتهاب المفاصل أكثر من الرجال، وحتى الآن لا يوجد سبب قاطع، إلا أن هناك شكوكًا حول أن الهرمونات الأنثوية لها تأثير على الجهاز المناعي ولذلك يهيمن التهاب المفاصل على النساء، وحيث أن إفراز هرمون الاستروجين في فترة الطمث عند النساء يزيد من المناعة، ولكن بعد انتهاء فترة الطمث يرجع الجهاز المناعي إلى ما كان عليه ويصبح معرض للالتهابات المفاصل.[11]
انظر أيضًا
المصادر
- ^ أ ب Majithia V, Geraci SA (2007). "Rheumatoid arthritis: diagnosis and management". Am. J. Med. ج. 120 ع. 11: 936–9. DOI:10.1016/j.amjmed.2007.04.005. PMID:17976416.
- ^ Efthimiou، P (2010). "Complementary and alternative medicine use in rheumatoid arthritis: proposed mechanism of action and efficacy of commonly used modalities". Rheumatology international. ج. 30 ع. 5: 571–86. DOI:10.1007/s00296-009-1206-y. PMID:19876631.
{{استشهاد بدورية محكمة}}: الوسيط author-name-list parameters تكرر أكثر من مرة (مساعدة) - ^ Turesson C, O'Fallon WM, Crowson CS, Gabriel SE, Matteson EL (2003). "Extra-articular disease manifestations in rheumatoid arthritis: incidence trends and risk factors over 46 years". Ann. Rheum. Dis. ج. 62 ع. 8: 722–7. DOI:10.1136/ard.62.8.722. PMC:1754626. PMID:12860726.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Rennie KL، Hughes J، Lang R، Jebb SA (أبريل 2003). "Nutritional management of rheumatoid arthritis: a review of the evidence". Journal of Human Nutrition and Dietetics. ج. 16 ع. 2: 97–109. DOI:10.1046/j.1365-277x.2003.00423.x. PMID:12662368.
- ^ أ ب Smolen JS، Aletaha D، McInnes IB (أكتوبر 2016). "Rheumatoid arthritis" (PDF). Lancet. ج. 388 ع. 10055: 2023–2038. DOI:10.1016/S0140-6736(16)30173-8. PMID:27156434. S2CID:37973054. مؤرشف من الأصل (PDF) في 2023-05-23.
- ^ Firestein GS، McInnes IB (فبراير 2017). "Immunopathogenesis of Rheumatoid Arthritis". Immunity. ج. 46 ع. 2: 183–196. DOI:10.1016/j.immuni.2017.02.006. PMC:5385708. PMID:28228278.(الاشتراك مطلوب)
- ^ Sugiyama D، Nishimura K، Tamaki K، Tsuji G، Nakazawa T، Morinobu A، Kumagai S (يناير 2010). "Impact of smoking as a risk factor for developing rheumatoid arthritis: a meta-analysis of observational studies" (PDF). Annals of the Rheumatic Diseases. ج. 69 ع. 1: 70–81. DOI:10.1136/ard.2008.096487. PMID:19174392. S2CID:11303269. مؤرشف من الأصل (PDF) في 2021-03-01. اطلع عليه بتاريخ 2018-04-20.(الاشتراك مطلوب)
- ^ Pollard KM (11 مارس 2016). "Silica, Silicosis, and Autoimmunity". Frontiers in Immunology. ج. 7: 97. DOI:10.3389/fimmu.2016.00097. PMC:4786551. PMID:27014276.
- ^ Giannini S، Giusti A، Minisola S، Napoli N، Passeri G، Rossini M، Sinigaglia L (يناير 2022). "The Immunologic Profile of Vitamin D and Its Role in Different Immune-Mediated Diseases: An Expert Opinion". Nutrients. ج. 14 ع. 3: 473. DOI:10.3390/nu14030473. PMC:8838062. PMID:35276834.
- ^ Rheumatoid arthritis - Wikipedia, the free encyclopedia
- ^ NCBI - WWW Error Blocked Diagnostic نسخة محفوظة 25 مايو 2015 على موقع واي باك مشين.
| في كومنز صور وملفات عن: التهاب المفاصل الروماتويدي |
